דימות בתהודה מגנטית – Magnetic Resonance Imaging, ובראשי תיבות: MRI – הוא אחד הכלים החשובים ביותר בעולם הרפואה. בעזרת המכשיר המשוכלל ניתן לקבל תמונת מצב מדויקת מאוד ומפורטת במיוחד של איברים פנימיים, כולל המוח, בלי בדיקות פולשניות ובלי חשיפה לקרינה שכידוע עלולה להיות מסוכנת. בעמוד זה תמצאו מידע אודות עיקרון הפעולה של מכשיר הדימות שהומצא לפני כמעט 50 שנים, הסוגים השונים של בדיקות MRI, המצבים שבהם מומלץ לעבור את הבדיקה, הדגשים החשובים בהכנה לקראתה והדרכים להבטיח מקסימום תועלת מבדיקת אמ.אר.איי.
איך פועל מכשיר MRI?
מכשיר ה-MRI הוא למעשה שדה מגנטי רב עוצמה – בדרך כלל בין 1.5 טסלה ל-3 טסלה – וכל מי שעובר את הבדיקה המשוכללת מוכנס אליו כשהוא שוכב על מיטה. הטכנאי שמפעיל את המכשיר משגר גלי רדיו אל האיבר שאת מצבו רוצים לאבחן. גלי הרדיו גורמים לתזוזה של הפרוטונים ברקמות הגוף, בגלל ההשפעה של גלי הרדיו והשדה המגנטי על יוני המימן שבמים שבתוך הרקמות. תזוזת הפרוטונים נקלטת במכשיר ונמדדת, גם כשישנה ההשפעה של גלי הרדיו וגם אחרי שמפסיקים את השיגור שלהם.
השלב הבא הוא תרגום של תזוזת הפרוטונים לתמונה מלאה של הרקמות שמרכיבות את האיבר הנבדק, ולאחר מכן יתבצע פענוח מקצועי של הממצאים שמפיק המכשיר – הרופאים שמופקדים על הפענוח נקראים רדיולוגים, ובאופן טבעי התפקיד שלהם בתהליך הוא מרכזי ומשמעותי, ובמידה רבה אפילו קריטי. השלב האחרון באבחון מתרחש כבר מחוץ למכון ה-MRI, כשהרופא המטפל מקבל לידו את הדוח שהכין הרדיולוג ועל בסיס המידע הזה מחליט אם יש צורך בטיפול, ואם כן מהו הטיפול המיטבי.
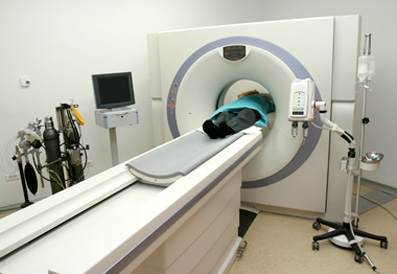
כמה זמן נמשכת בדיקת MRI ומתי אפשר לחזור לשגרה מלאה?
בדיקת MRI אורכת בין 20 ל-50 דקות, בהתאם לאיבר שאותו בוחנים ולמידע הספציפי הדרוש לרופא המטפל. בדרך כלל החזרה לשגרה מלאה אפשרית מיד לאחר היציאה מהמכשיר. כאמור מדובר בבדיקה לא פולשנית ולכן גם לא מכאיבה. ברוב רובן של הבדיקות גם אין תופעות לוואי, ועוד יתרון חשוב של דימות בתהודה מגנטית הוא שהפעולה לא כוללת חשיפה לקרינה (בניגוד ל-CT) – כך שהיא בטוחה לחלוטין גם עבור אוכלוסיות רגישות (נשים הרות, ילדים קטנים וכו’).
באילו מצבים בדיקת אמ.אר.איי עלולה להיות בעייתית?
ישנם 2 סוגי מצבים נדרש מענה למצוקה ספציפית בהקשר של בדיקות MRI: חשש משהות במקומות סגורים והימצאות גופים ממתכת בתוך גוף האדם שעובר את הבדיקה.
עבור המצב הראשון ישנם שלל פתרונות אפשריים: אם החשש קל יחסית, ניתן להשתמש בכדור הרגעה, להיעזר בדמיון מודרך או במדיטציה ויש גם בתי חולים שמפעילים סימולטורים שמדמים את החוויה ומבהירים לאדם שבסופו של דבר אין סיבה לפחד. אצל אנשים שסובלים מקלסטרופוביה משמעותית יותר ייתכן צורך בהרדמה מלאה – במקרים אלה תישקל בדיקת דימות חלופית (CT, שגם היא מצריכה שהות במקום סגור אבל לפרק זמן קצר בהרבה), ואם בכל זאת ההמלצה תהיה על בדיקת אמ.אר.איי, לאחר היציאה מהמכשיר נדרשת שהות במכון עד להתאוששות והתעוררות מלאה.
לגבי המצב השני – בני אדם שיש להם רסיס מתכת בגוף, קוצב לב, קליפס ניתוחי, שתל קוכליארי, משאבת אינסולין או מפרק מלאכותי – חובה ליידע מראש את הצוות במכון כדי שניתן יהיה לקבל את ההחלטה הנכונה, ולוודא שהכניסה לשדה מגנטי עוצמתי לא מסכנת את האדם.
הסוגים השונים של בדיקות אמ.אר.איי
* אמ.אר.איי מוח – בדיקה שמסייעת באבחון מומים מולדים באיבר החשוב ביותר עבורנו, זיהומים, דימומים, גידולים, הפרעות הורמונליות (עקב בעיה בבלוטת יותרת המוח), מחלות כמו טרשת נפוצה והשפעות של אירועים מוחיים.
* בדיקת MRI עמוד שדרה – במקרים של תהליכים זיהומיים בחוט השדרה, גידולים, חשד לפריצת דיסק וכשיש כאבי גב חמורים שאין להם הסבר.
* MRI שד – על-מנת לשלול או לאשש סרטן שד, אחת המחלות הנפוצות ביותר אצל נשים וגם המסוכנות ביותר.
* MRI ערמונית – בדיקה שהיא חלק מפרוטוקול מעקב אחרי חולים בסרטן הערמונית או כשישנו חשד למחלה זו.
* אמ.אר.איי חזה ולב – לבירור תחלואה לבבית, דלקת בשריר הלב, מחלות של כלי הדם בחזה ועוד.
* בדיקת MRI בטן – במצבים שבהם יש צורך בתמונת מצב של איברים בחלל הבטן: כליות, כבד, כיס מרה, לבלב, מעיים ושלפוחית שתן.
וישנן כמובן עוד בדיקות כולל של מפרקים (למשל במקרים של פציעות ספורט), של כלי דם (בדיקה שנקראת MRI אנגיוגרפיה ותפקידה הוא לזהות כלי דם דולפים או כאלה שהתרחבו באופן מסוכן) ו-fMRI שמתמקדת בתפקודים שונים של המוח (גם לצרכי מחקר וגם כחלק מתכנון ניתוח מוח מורכב). כמו כן ישנם בדיקת MRI לארובות העיניים כשיש חשש לעצבי הראייה.
היערכות לקראת MRI
ההכנה לקראת MRI כוללת בדיקות דם, שחייבות להתבצע בטווח של 3 חודשים לפני מועד האמ.אר.איי עצמו. הבדיקות כוללות גם תפקודי כליה, שכן בחלק מהמקרים נעשה שימוש בחומר ניגוד על בסיס גדוליניום – מטרת השימוש בחומר זה היא לשפר את איכות התוצאות שמתקבלות מהמכשיר כך שהפענוח יהיה קל יותר, ומאחר שהגדוליניום עלול להיות מסוכן למי שסובלים מתפקוד לא תקין של הכליות, חשוב לדעת מראש מה מצבן.
במקרים שבהם אכן יש צורך בחומר ניגוד, יש להגיע למכון מספיק זמן לפני – החומר ניתן בשתייה או בהזרקה. לפני הכניסה למכשיר מסירים הנבדקים תכשיטים ומרוקנים את הכיסים מהחפצים המתכתיים (מפתחות, מטבעות וכו’). מומלץ גם לא לעבור בדיקת MRI עם כרטיס אשראי בכיס בגלל שהוא עלול להינזק עקב השדה המגנטי העוצמתי.
תוך כמה זמן מתקבלות תשובות?
פענוח MRI מתבצע במרבית המקרים תוך עד 10-14 ימים. חשוב לקחת בחשבון את העומס הרב במכוני ה-MRI בבתי החולים וכן באלה הפרטיים, כך שישנם גם מצבים שבהם נדרשת סבלנות רבה יותר והמתנה לפרק זמן ארוך יותר עד שמתקבלת התשובה.
האם עלולה להתרחש טעות בפענוח?
למרבה הצער התשובה היא כן. אמנם כל הרדיולוגים שעובדים במכוני ה-MRI הם אנשי מקצוע שעברו הכשרה יסודית, אבל העומס הרב מוביל ללא מעט שגיאות – לפי מחקרים שונים ב-10% עד 20% מהמקרים הפענוח אינו מדויק!
על-מנת להבטיח תוצאות נכונות, ובהתאם אבחון אופטימלי, ניתן להיעזר בשירות פענוח MRI פרטי. שירות זה ניתן על-ידי נוירו-רדיולוג בכיר, שיכול להקדיש לכל פרט ופרט את מלוא הזמן הדרוש, ולכן הסיכוי לטעות הוא פשוט אפסי. גם הניסיון הרב והבקיאות הגבוהה במיוחד תורמים לאיכות האבחון, ועוד כדאי לדעת שבמקרה של פענוח פרטי התשובות מתקבלות תוך 24 שעות – יתרון משמעותי במצבים רפואיים מורכבים.
אולי יעניין אותך גם: